“`html
Glaucoma: Diagnóstico e Tratamento no Rio de Janeiro
O glaucoma é uma doença ocular progressiva que destrói o nervo óptico de forma silenciosa — na maioria das vezes sem dor ou sintomas perceptíveis até estágios avançados. O glaucoma tratamento Rio de Janeiro envolve colírios hipotensores, laser ou cirurgia, sempre com o objetivo de controlar a pressão intraocular e preservar a visão. O diagnóstico precoce, feito por um oftalmologista especializado, é o único caminho para evitar a cegueira irreversível.
O Que é Glaucoma? Entendendo a Doença
O glaucoma não é uma única doença, mas um grupo de condições oculares que compartilham uma característica central: a lesão progressiva do nervo óptico, estrutura responsável por transmitir as informações visuais da retina ao cérebro. Quando as fibras desse nervo são destruídas, o campo visual vai sendo perdido de fora para dentro — primeiro a visão periférica, depois a visão central. E, uma vez perdidas, essas fibras nervosas não se regeneram.
Segundo dados da Organização Mundial da Saúde (OMS), o glaucoma é a segunda maior causa de cegueira no mundo, atrás apenas da catarata — com a diferença crucial de que a cegueira por catarata é reversível com cirurgia, enquanto a perda visual por glaucoma é definitiva. No Brasil, estima-se que aproximadamente 1 milhão de pessoas vivam com glaucoma sem saber, de acordo com a Sociedade Brasileira de Glaucoma (SBG).
A pressão intraocular elevada (acima de 21 mmHg) é o principal fator de risco modificável, pois comprime e isquemia as fibras do nervo óptico ao longo dos anos. No entanto, como veremos adiante, a doença pode ocorrer mesmo com pressão dentro dos valores considerados normais — o chamado glaucoma de pressão normal.
Tipos de Glaucoma: Saiba Qual o Mais Comum no Brasil
Conhecer o tipo de glaucoma é fundamental para definir o tratamento adequado. Os principais tipos são:
- Glaucoma Primário de Ângulo Aberto (GPAA): o mais frequente, correspondendo a 70–80% dos casos. Evolução lenta, silenciosa, sem dor. O ângulo de drenagem está anatomicamente aberto, mas há resistência aumentada ao escoamento do humor aquoso.
- Glaucoma de Ângulo Fechado: o ângulo de drenagem é bloqueado pela íris. Pode ser crônico ou se manifestar como uma crise aguda — emergência oftalmológica com dor intensa, olho vermelho, náuseas e queda brusca de visão.
- Glaucoma de Pressão Normal: lesão do nervo óptico ocorre com PIO dentro dos limites normais. Fatores vasculares e autoimunes estão implicados. Exige metas de redução de pressão ainda mais agressivas.
- Glaucoma Secundário: consequência de outras condições, como uso prolongado de corticosteroides, uveítes, traumas oculares ou pseudoesfoliação do cristalino.
- Glaucoma Congênito: raro, presente desde o nascimento ou manifestado na infância. Exige intervenção cirúrgica precoce.
Para saber mais sobre as diferentes condições tratadas em consultório especializado, acesse a categoria de oftalmologia do blog do Dr. Vitor Torturella, com conteúdo baseado em evidências sobre saúde ocular.
Fatores de Risco: Quem Deve Fazer Rastreamento?
O rastreamento periódico é indispensável para determinados grupos populacionais. Os principais fatores de risco para glaucoma incluem:
- Idade acima de 40 anos — a prevalência aumenta significativamente com a idade
- Histórico familiar de glaucoma — risco até 9 vezes maior em parentes de primeiro grau
- Pressão intraocular alta (hipertensão ocular), mesmo sem dano detectável
- Miopia elevada (acima de -5,00 dioptrias)
- Diabetes mellitus e hipertensão arterial sistêmica
- Uso crônico de corticosteroides (colírios, pomadas, orais ou inalatórios)
- Raça negra — maior prevalência e evolução mais grave documentada em estudos populacionais
- Espessura corneana reduzida (córneas finas subestimam a pressão real)
- Traumas oculares prévios ou cirurgias oculares anteriores
A recomendação geral é que toda pessoa com 40 anos ou mais faça consulta oftalmológica anual ou bianual, mesmo sem sintomas. Pacientes com múltiplos fatores de risco devem iniciar o rastreamento antes — idealmente entre 35 e 40 anos.
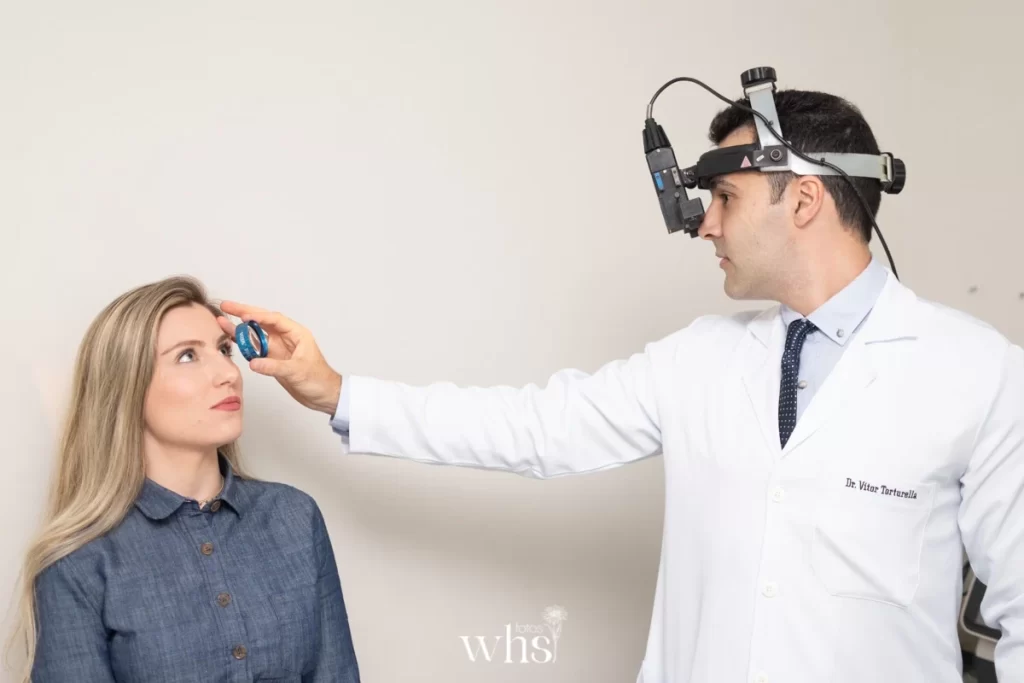
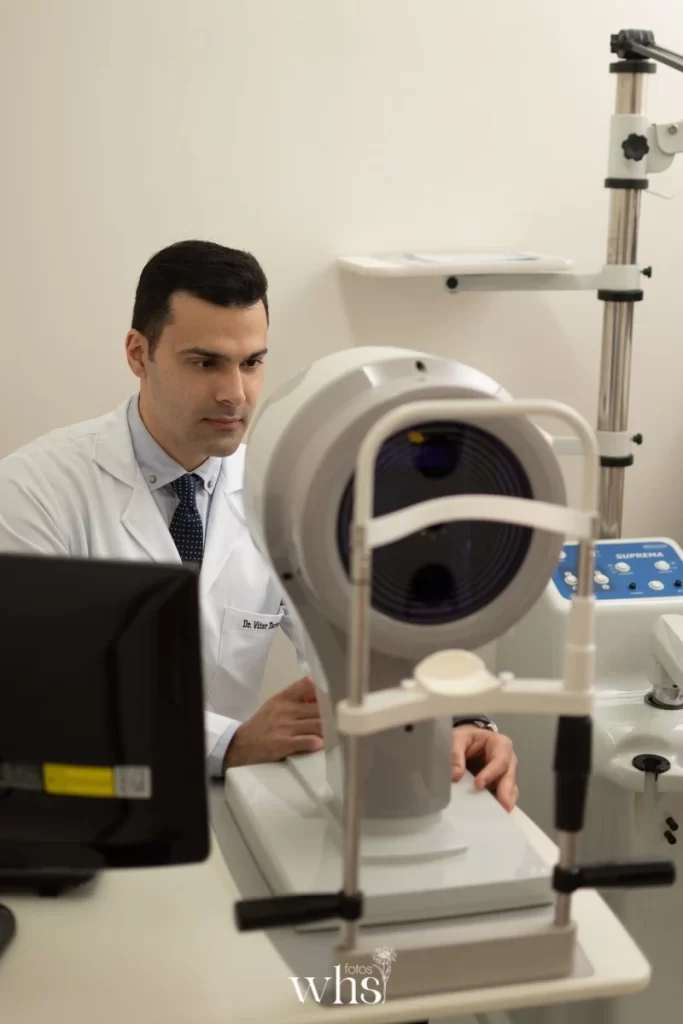
Diagnóstico do Glaucoma: Exames Essenciais
O diagnóstico de glaucoma não se baseia em um único exame, mas em uma bateria de avaliações que, juntas, permitem identificar a doença em seus estágios mais precoces — quando o tratamento é mais eficaz e a perda visual já instalada é mínima.
Tonometria
A tonometria mede a pressão intraocular (PIO). O aparelho mais utilizado é o tonômetro de aplanação de Goldmann, considerado padrão-ouro. Valores acima de 21 mmHg são considerados elevados, mas o contexto clínico completo sempre deve ser considerado — inclusive a espessura corneana, que influencia diretamente a leitura da pressão.
Paquimetria Corneana
Mede a espessura da córnea. Córneas mais finas tendem a subestimar a PIO real, e córneas mais grossas podem superestimá-la. A paquimetria é indispensável para interpretar corretamente os valores tonométricos e estratificar o risco do paciente.
Gonioscopia
Exame que avalia diretamente o ângulo de drenagem do humor aquoso, utilizando uma lente de contato especial. É fundamental para classificar o tipo de glaucoma (ângulo aberto versus fechado) e orientar a escolha terapêutica.
Tomografia de Coerência Óptica (OCT)
A OCT é um dos avanços mais importantes no diagnóstico do glaucoma. Permite medir com altíssima precisão (resolução de micrometros) a espessura da camada de fibras nervosas da retina (CFNR) e do complexo de células ganglionares. Alterações estruturais detectadas pela OCT podem preceder a perda de campo visual em até 5 anos, possibilitando diagnóstico e tratamento verdadeiramente precoces.
Campimetria Computadorizada (Campo Visual)
O campo visual mapeado computacionalmente detecta perdas funcionais na visão periférica. É o exame padrão para monitorar a progressão do glaucoma ao longo do tempo. Exige cooperação do paciente e deve ser repetido periodicamente — geralmente a cada 6 a 12 meses nos casos confirmados.
Fundoscopia e Retinografia
A avaliação direta do disco óptico — por fundoscopia (com dilatação pupilar) e retinografia estereoscópica — permite identificar alterações morfológicas do nervo óptico características do glaucoma, como aumento da escavação e hemorragias peridiscais.
Quer saber mais sobre como funciona a consulta de rastreamento? Leia também nosso artigo sobre pressão ocular alta e os principais exames para detectar glaucoma no Rio de Janeiro.
🎁 Guia Gratuito de Saúde Ocular: Baixe o e-book do Dr. Vitor Torturella e aprenda como proteger sua visão, entender os exames e identificar sinais de alerta do glaucoma.
👉 Baixar Guia Gratuito — Dr. Vitor Torturella
Tratamento do Glaucoma no Rio de Janeiro: Opções Disponíveis
O tratamento do glaucoma tem como objetivo central reduzir a pressão intraocular a um nível-alvo individualizado — aquele em que a progressão da doença é interrompida ou significativamente retardada. Quanto mais avançada a lesão ao diagnóstico, mais agressiva precisa ser a meta de redução pressórica. As opções terapêuticas são escalonadas e frequentemente combinadas.
1. Colírios Hipotensores Oculares
São a primeira linha de tratamento para a maioria dos pacientes com glaucoma. As principais classes são:
- Análogos de prostaglandinas (latanoprosta, bimatoprosta, travoprosta): aumentam o escoamento uveoescleral do humor aquoso. Reduzem a PIO em 25–35%. Uso em dose única noturna. São considerados a classe mais eficaz e segura para uso crônico.
- Betabloqueadores (timolol, betaxolol): reduzem a produção de humor aquoso. Eficazes, porém com contraindicações (asma, DPOC, bloqueio cardíaco). Redução de PIO em torno de 20–25%.
- Inibidores da anidrase carbônica (dorzolamida, brinzolamida): também reduzem a produção aquosa. Frequentemente usados em associação com outras classes.
- Alfa-agonistas (brimonidina): duplo mecanismo — reduzem produção e aumentam escoamento. Também possuem propriedades neuroprotetoras em estudos experimentais.
- Inibidores de Rho-quinase (netarsudil): classe mais recente, aumenta o escoamento trabecular convencional — o caminho de drenagem preferencial.
A adesão ao uso correto dos colírios é um dos maiores desafios no manejo do glaucoma. Estudos mostram que até 50% dos pacientes têm algum grau de não-adesão ao tratamento, o que compromete diretamente o controle da pressão e acelera a progressão da doença.
2. Trabeculoplastia Seletiva a Laser (SLT)
A SLT utiliza pulsos de laser de baixa energia para estimular células da malha trabecular — a principal via de drenagem do humor aquoso — a aumentar sua eficiência de escoamento. É um procedimento ambulatorial, rápido (cerca de 5 minutos por olho), indolor na maioria dos casos e com excelente perfil de segurança.
O estudo LiGHT, publicado no The Lancet em 2019, demonstrou que a SLT como primeira linha de tratamento foi tão eficaz quanto os colírios na maioria dos pacientes, com melhor qualidade de vida e menor custo em longo prazo. O efeito hipotensor da SLT pode durar de 3 a 5 anos, e o procedimento pode ser repetido. No Rio de Janeiro, a SLT está disponível em clínicas especializadas equipadas com laser Nd:YAG de dupla frequência.
3. Iridotomia a Laser
Indicada especificamente para o glaucoma de ângulo fechado (e para olhos com predisposição anatômica ao fechamento angular). O laser cria uma pequena abertura na íris, permitindo que o humor aquoso circule livremente e equalize a pressão entre a câmara posterior e a câmara anterior do olho. Previne crises agudas de glaucoma de forma eficaz.
4. Cirurgia Filtrante — Trabeculectomia
Nos casos em que os colírios e o laser não são suficientes para controlar a PIO, a trabeculectomia é a cirurgia mais estabelecida. Cria-se uma fístula cirúrgica que permite a drenagem controlada do humor aquoso para um espaço subconjuntival (a chamada “bolha de filtração”). É altamente eficaz, mas exige acompanhamento pós-operatório cuidadoso para manejo da bolha filtrante e prevenção de complicações como hipotonia e infecção.
5. MIGS — Cirurgia Minimamente Invasiva para Glaucoma
Os dispositivos MIGS representam uma das maiores inovações cirúrgicas em glaucoma na última década. São microdispositivos implantados por incisões mínimas, frequentemente em conjunto com a cirurgia de catarata, para facilitar a drenagem do humor aquoso. Exemplos incluem o iStent inject, o Hydrus Microstent e o XEN Gel Stent. Oferecem menor risco cirúrgico em comparação à trabeculectomia, sendo especialmente adequados para glaucomas leves a moderados ou para pacientes que já necessitam de cirurgia de catarata.
6. Implante de Dreno de Glaucoma
Em casos refratários — glaucomas que não respondem